Las fases de la enfermedad se categorizan hasta ahora en tres: la fase de infección o replicación del virus, la fase pulmonar y la fase inflamatoria. “No todos los pacientes pasan necesariamente por todas las fases”, indicó Fusillo. Y a pesar de la variedad de respuestas que cada organismo puede presentar, la organización de las etapas puede ser de gran ayuda para ubicarse en una línea temporal de la enfermedad así como para desarrollar un andamio uniforme, en la construcción de experiencias terapéuticas contra la enfermedad.
La fase de infección, de ingreso del virus al organismo humano, y su replicación no presenta síntomas tempranos. “Gran porcentaje de los infectados puede permanecer en esta fase y directamente, el cuerpo puede curarse solo, sin síntomas”, afirmó el especialista. Esta fase se considera generalmente desde el día de contagio hasta los tres siguientes, es decir, los primeros cuatro días con el virus en el organismo.
Según el Centros para el Control y Prevención de Enfermedades (CDC), los síntomas pueden aparecer de dos a 14 días después de la exposición al virus. Los síntomas identificados hasta el momento son: fiebre o escalofríos, tos, dificultad para respirar (sentir que le falta el aire), fatiga, dolores musculares y corporales, dolor de cabeza, pérdida reciente del olfato o el gusto, dolor de garganta, congestión o moqueo, náuseas o vómitos, diarrea.
En la fase pulmonar, la multiplicación del virus afectaría a los pulmones, que se desarrolla entre el día cinco y 10 de infección, extendiéndose a veces hasta el día 14. Y durante esta fase es necesario prestar atención, puesto que la persona puede llegar a esta fase sin presentar síntomas tempranos como tos y fiebre. “Es por eso que a veces visualizamos manchas en los pulmones o principios de neumonía, sin haber contado con síntomas antes”, señaló.
Análisis de sangre y radiografías serán las solicitadas por profesionales en esta fase. La mayoría de los afectados en esta fase requiere hospitalización, según Fusillo.
Mientras que la fase inflamatoria, −o también denominada como síndrome de hiperinflamación sistémica extrapulmonar−, es por la que pasan los pacientes que requieren internación, encontrándose en UTI y más frecuentemente con patologías y enfermedades de base. Se desarrolla luego de la fase pulmonar, por lo que puede iniciar entre los días 12 y 14, incluso en el día 10.
Esta fase se constituye como la más grave y puede afectar bastante a pacientes con obesidad, ya que esta enfermedad de base implica encontrarse en un estado constante de inflamación del organismo.
¿Qué determina si pasamos o no por una fase?
“Entre un 10% y 15% de los infectados pasa a la fase pulmonar e inflamatoria”, expuso Fusillo. Es decir, se trata de una minoría.
Los determinantes para experimentar o no todos los síntomas de una fase, o de pasar de una a otra son varios, entre ellos el estilo de vida de la persona, la inmunodeficiencia, o las mencionadas enfermedades de base. Fusillo remarcó que otras variantes del virus pueden influir también en el paso repentino, por ejemplo, a la fase pulmonar, sin implicar una enfermedad de base. “Estamos viendo cada vez más esto a medida que hay más variantes, es algo que está creciendo mucho”, reconoció.
Ante un caso positivo, actuar rápido
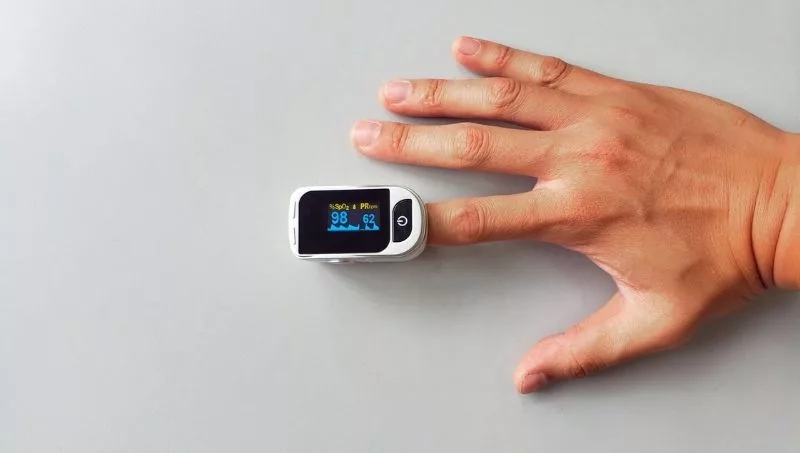
El profesional recomendó que lo ideal es consultar desde el primer día de resultado positivo y realizar la medición de suministro de oxígeno. “Es recomendable medir la saturación de oxígeno con el oxímetro tres veces por día, cada ocho horas, identificando un promedio. Si este va por debajo de 95%, por ejemplo 94%, se debe acudir rápidamente a una atención médica, y probablemente se requiera internación”, aclaró.
Por otra parte, el médico descartó las pruebas de dímero D (coagulación) como determinantes importantes para evaluar el estadio de la enfermedad. “A no ser que se trate de pacientes muy específicos, como algunas embarazadas, fumadores o pacientes con suministro de determinados medicamentos”, puntualizó.
Según Fusillo, los pacientes ambulatorios deben mantenerse en constante contacto con un médico, comunicando todos sus síntomas, evitando así una peligrosa transición a las fases pulmonar e inflamatoria. Además, advirtió que “a no ser que se trate de dolor y fiebre con medicamentos como ibuprofeno, el paciente no debería automedicarse nunca” y recordó que todos los tratamientos varían de acuerdo al organismo de cada paciente.












Tu opinión enriquece este artículo: